Innerliche Therapie bei Neurodermitis
Bei mittelschwerer bis schwerer Neurodermitis kommen innerliche (systemische) Medikamente zum Einsatz. Abhängig von der Wirkstoffart stehen sie als Tabletten oder als Injektion zur Verfügung. Sie wirken auf das Immunsystem und bekämpfen so die Entzündung und damit auch den Juckreiz.
Neben den herkömmlichen innerlichen Therapien, Immunsuppressiva und Kortisonpräparaten, steht heute eine neue Generation von Medikamenten mit neuen Wirkprinzipien zur Verfügung. Biologika und JAK-Hemmer modulieren das überregulierte Immunsystem und unterbrechen Entzündungsprozesse. Sie können bei mittelschwerer bis schwerer Neurodermitis eingesetzt werden.
Immunsuppressiva
Immunsuppressiva unterdrücken das Immunsystem und wirken dadurch entzündungshemmend. Sie werden als Tabletten eingenommen und können bei mittelschwerer Neurodermitis zum Einsatz kommen. Bestimmte Immunsuppressiva sollten aufgrund von Nebenwirkungen nicht langfristig angewendet werden. Ein wirksamer Sonnenschutz ist bei einigen Immunsuppressiva wichtig. Während der Therapie sind regelmäßige Kontrolluntersuchungen notwendig, um Nebenwirkungen frühzeitig zu erkennen.
Kortisonpräparate
Kortisonpräparate, umgangssprachlich auch Kortison genannt, kommen bei Neurodermitis auch als Tabletten zur Anwendung. Sie wirken stark entzündungshemmend und ihre Wirkung setzt rasch ein. Kortisonpräparate können kurzzeitig im akuten Schub bei Erwachsenen angewendet werden, bei Kindern und Jugendlichen nur in Ausnahmefällen. Da sie bestimmte Nebenwirkungen haben können, werden sie für eine längerfristige Therapie nicht empfohlen.
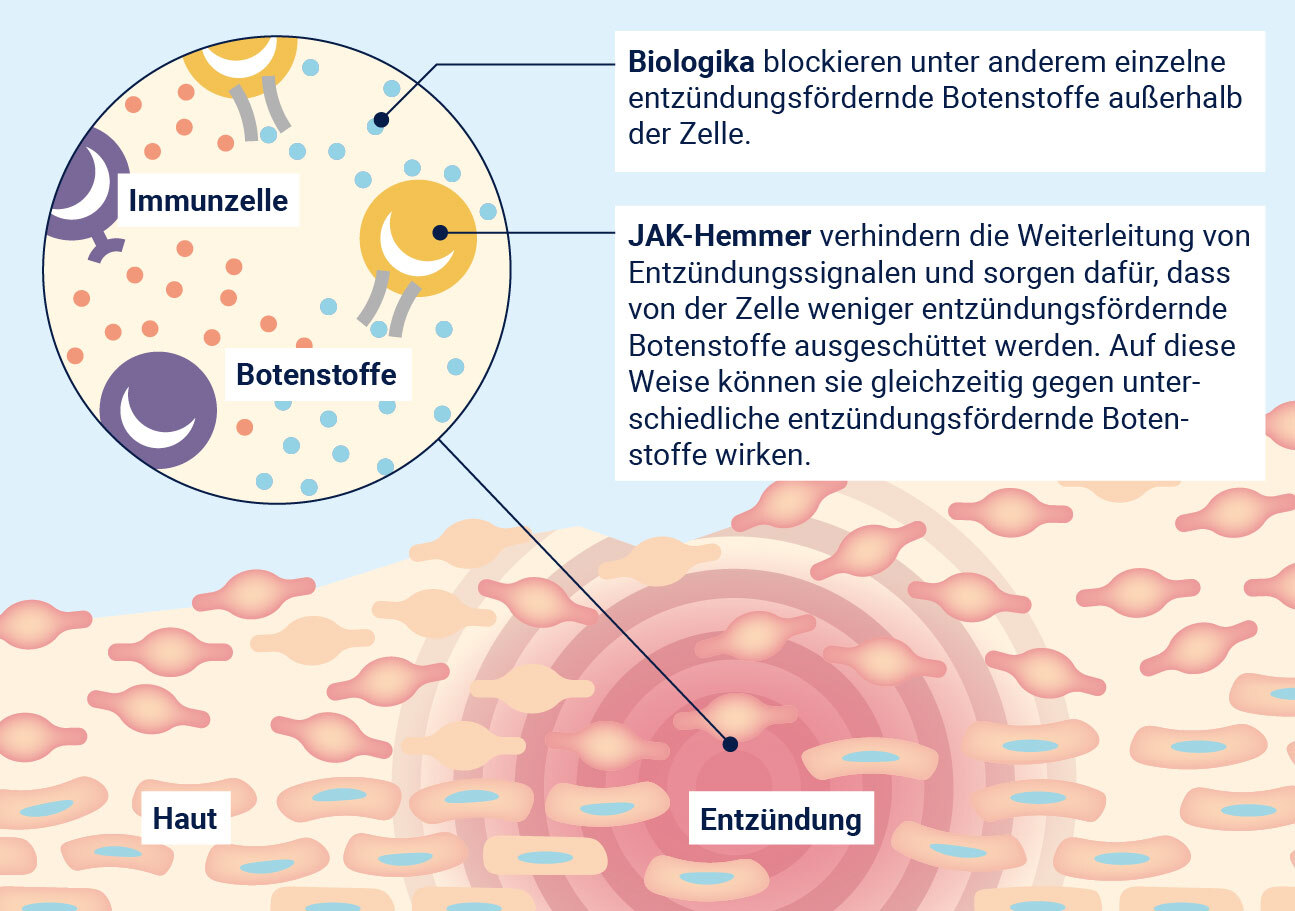
Biologika
Biologika sind biotechnologisch hergestellte Medikamente, die gezielt in die fehlgeleitete Reaktion des ImmunsystemsKomplexes Abwehrsystem des Körpers, das ihn mithilfe von Zellen und Botenstoffen vor Angriffen durch Krankheitserreger schützt; eine Fehlleitung des Immunsystems kann u. a. zu einer chronischen Entzündung führen. eingreifen. Sie blockieren z. B. bestimmte entzündungsfördernde Botenstoffe und unterbrechen so den Entzündungsprozess. Biologika werden als Injektion unter die Haut verabreicht und können bei guter Wirkung und Verträglichkeit langfristig eingesetzt werden, um neue Schübe zu verhindern.
JAK-Hemmer
JAK-Hemmer sind Medikamente, die als Tabletten eingenommen werden. Sie greifen gezielt in das Immunsystem ein, indem sie bestimmte Enzyme, die Januskinasen (JAK), hemmen. JAK sind an der Signalweiterleitung von entzündungsfördernden BotenstoffenSteuern gezielt das Immunsystem, indem sie Signale an Zellen weitergeben und so z. B. Entzündungen beeinflussen. Es gibt entzündungsfördernde und entzündungshemmende Botenstoffe. beteiligt. JAK-Hemmer binden an diese Signalvermittler. Dadurch wird die Weiterleitung von Entzündungssignalen verhindert und der Krankheitsprozess kann langfristig unterbrochen werden.
JAK-Hemmer können bei mittelschwerer bis schwerer Neurodermitis zur Krankheitskontrolle auch langfristig angewendet werden. Während der Therapie sind regelmäßige Kontrolluntersuchungen notwendig.
Impfschutz
Medikamente, die das Immunsystem beeinflussen, können das Infektionsrisiko erhöhen. Vor der Therapie müssen daher Infektionen, z. B. Tuberkulose oder Hepatitis B, ausgeschlossen werden. Darüber hinaus sollte überprüft werden, ob ein ausreichender Standardimpfschutz besteht oder ob Impfungen ergänzt bzw. aufgefrischt werden müssen. Dies trifft sowohl auf die Behandlung mit Immunsuppressiva als auch mit Biologika und JAK-Hemmern zu.